Medical
骨粗鬆症
骨粗鬆症
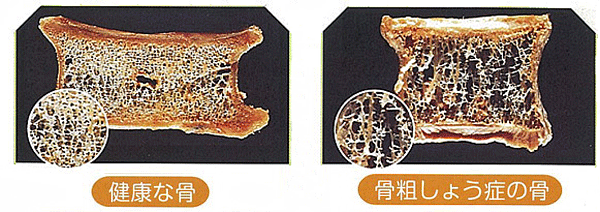
骨量が減少し、骨がもろくなる病気です。
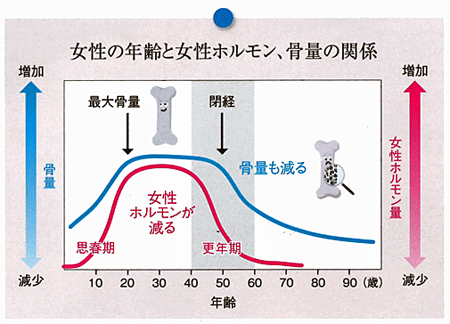
男性よりも女性が骨粗鬆症になるリスクが高いことをご存じでしょうか?
現在、患者さんの8割近くは女性であることがわかっています。
骨粗鬆症になると骨折しやすくなるため、背骨がつぶれて腰が曲がったり、足のつけ根を骨折して寝たきりになってしまうなど、今、話題の「ロコモティブシンドローム(ロコモ)※」につながる危険性が高まります。
※ロコモティブシンドローム=運動器症候群
骨粗鬆症や変形性膝関節症などの運動器の障害により、移動能力が低下し、要介護になっているもしくは要介護になる危険性の高い状態のこと。
女性ホルモン(エストロゲン)は、女性らしい体をつくったり、排卵をコントロールしたりするホルモンですが、骨の健康にも深くかかわっており、古い骨をこわして新しい骨をつくる代謝のバランスを整える重要な役割を担っています。
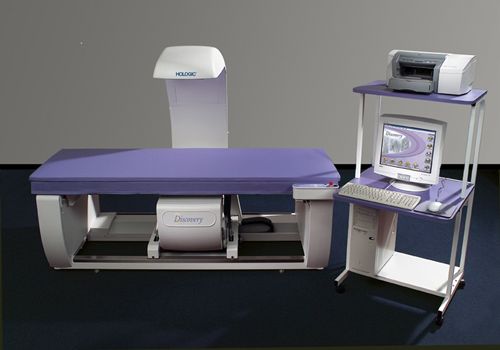
当院では最新の骨密度測定装置を設置しております。 正確にかつ安全に骨粗しょう症の診断を行うことができます。
以下に骨粗鬆症を疑う症状やこれまでの既往症を記載しておりますので、もし当てはまる場合は最寄りの医療機関を受診され、骨密度検査を受けることをお勧めいたします。
1. 自覚症状(患者自身が感じる症状)
・身長が縮んできた
・背中や腰の痛み
・姿勢の変化(猫背が目立つようになった)
・ちょっとした動作で骨折しやすい(転倒時以外でも骨折)
2. 既往歴等
・早期閉経(40歳未満)
・家族に骨粗鬆症や骨折の既往がある
・過去に軽い転倒で骨折したことがある
・ステロイド(プレドニゾロンなど)の長期服用
・過度なダイエットや栄養不良(カルシウム・ビタミンD不足)
・運動不足や長期間の寝たきり
・喫煙・過度なアルコール摂取
・胃切除や腸の吸収不良を伴う疾患
上記に当てはまる場合、問診や診察の上で骨密度測定の必要性があればお伝えするようにしています。骨密度測定を受けることで早期発見・骨折予防が可能になるため、気になる症状やリスクがあれば最寄りの医療機関への相談をおすすめします。
検査や治療に関するご不明点があれば遠慮なくご相談ください。
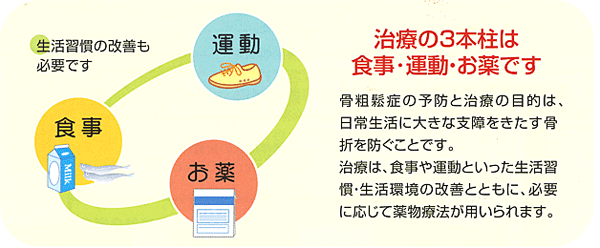
中高年になると注意しなければいけない糖尿病などの生活習慣病、お酒の飲みすぎや喫煙、食事の偏りや運動不足といった生活習慣病も、骨の劣化に関係することがわかってきています。
”食事療法”、”運動療法”、”薬物療法”が骨密度治療で重要なな三本の柱です!!
1、骨粗鬆症の食事療法について
骨粗鬆症の予防と進行を防ぐためには、バランスの取れた食事が重要です。特に、骨を強くする栄養素を意識して摂取することが大切です。ここでは、骨の健康を支える代表的な栄養素と、日常の食事での工夫についてご紹介します。
①カルシウムをしっかり摂る
〜骨の主成分であるカルシウムは、不足すると骨がもろくなります。〜
カルシウムを多く含む食品
・乳製品(牛乳、ヨーグルト、チーズ)
・小魚(しらす、ししゃも、いわし)
・大豆製品(豆腐、納豆、高野豆腐)
・緑黄色野菜(小松菜、チンゲン菜)
★工夫ポイント
牛乳が苦手な方は、ヨーグルトやチーズを取り入れるとよいでしょう。また、小魚は丸ごと食べられるものを選ぶと、より効率的にカルシウムを摂取できます。
②ビタミンDで吸収を助ける
〜カルシウムの吸収を高めるには、ビタミンDが必要です〜
ビタミンDを多く含む食品
・魚類(鮭、サンマ、カツオ、マグロ)
・きのこ類(しいたけ、しめじ、エリンギ)
★工夫ポイント
ビタミンDは日光を浴びることでも体内で作られます。1日15分程度の散歩を習慣にするのもおすすめです。
③タンパク質で骨を強くする
〜骨を作る細胞の働きを助けるために、タンパク質も大切です。〜
タンパク質を多く含む食品
・肉・魚・卵
・大豆製品(納豆、豆腐)
・乳製品(チーズ、ヨーグルト)
④まとめ
骨を健康に保つためには、カルシウム・ビタミンD・タンパク質を意識した食事が大切です。普段の食事に取り入れやすい食品を選び、無理なく継続することがポイントです。適度な運動とあわせて、丈夫な骨を維持しましょう!
2、骨粗鬆症の運動療法について
骨粗鬆症の予防と進行を防ぐには、適度な運動が欠かせません。骨は適度な刺激を受けることで強くなり、筋肉を鍛えることで転倒のリスクを減らすことができます。ここでは、骨の健康に役立つ運動の種類と、安全に運動を続けるポイントをご紹介します。
①骨を強くする運動
骨は、重力や衝撃の負荷がかかることで強化されます。そのため、以下のような運動が効果的です。
✅ ウォーキング(1日30分を目安に)
- 外の景色を楽しみながら、無理のないペースで歩く
- 日光を浴びることでビタミンDの生成も促進
✅ 軽いジョギング・階段の上り下り
- 関節に負担をかけない程度に行う
- 難しい場合は、階段の昇降運動だけでもOK
②転倒予防のための筋力トレーニング
転倒を防ぐことは、骨折のリスクを減らすうえでとても重要です。特に下半身の筋肉を鍛えることで、バランスがとりやすくなります。
✅ スクワット(ゆっくり5回×2セット)
- 椅子に座るようにお尻を落とす
- 無理をしない範囲でOK
✅ つま先立ち運動(かかと上げ)
- 机や壁につかまりながら、かかとを上げ下げする
- ふくらはぎの筋力がアップし、転倒防止に効果的
✅ 片足立ち(バランス運動)(1回10秒×左右2セット)
- 片足を少し浮かせ、バランスを取る
- 転倒防止のため、必ず何かにつかまりながら行う
③柔軟性を高めるストレッチ
関節の可動域を広げ、転倒しにくい体を作るためにストレッチも大切です。
✅ 太ももの前後を伸ばすストレッチ
- 床に座り、片足を伸ばして前屈
- 反対側の足を曲げてリラックス
✅ ふくらはぎのストレッチ
- 壁に手をついて、片足を後ろに伸ばしてアキレス腱を伸ばす
④運動時の注意点
✅無理をせず、自分のペースで行う
✅膝や腰に痛みがある場合は、負担の少ない運動を選ぶ
✅水分補給をしっかり行い、転倒に注意する
⑤まとめ
骨を丈夫にするためには、ウォーキングや軽い筋力トレーニングを習慣にすることが大切です。無理なく続けられる運動を見つけて、健康な骨と体を維持しましょう!
3、骨粗鬆症の薬物療法について
骨粗鬆症の進行を防ぎ、骨折のリスクを減らすためには、食事や運動に加えて薬物療法が必要になることがあります。特に、骨密度が低下し、骨折のリスクが高いと判断された場合には、医師の指導のもと適切な薬を使用することが重要です。
ここでは、骨粗鬆症の治療に使われる主な薬の種類と、それぞれの特徴について解説します。
①骨の分解を抑える薬(骨吸収抑制剤)
骨は古くなった部分を壊し、新しく作り直すことで健康な状態を維持しています。しかし、骨粗鬆症では「骨を壊す働き(骨吸収)」が過剰になり、骨がもろくなってしまいます。この骨吸収を抑える薬には以下のような種類があります。
✅ ビスホスホネート製剤(飲み薬・注射)
- 骨の破壊(骨吸収)を抑え、骨密度を増やす
- 週1回または月1回服用するタイプが一般的
- 服用後30分は横にならず、水でしっかり飲む必要がある
✅ SERM(選択的エストロゲン受容体作動薬)
- 女性ホルモンと似た働きを持ち、骨密度の低下を防ぐ
- 閉経後の女性に多く使われる
②骨を作る力を高める薬(骨形成促進剤)
骨粗鬆症が進行し、骨折リスクが高い場合には、骨を新しく作る働きを強める薬が使われます。
✅ 副甲状腺ホルモン(PTH製剤)(注射薬)
- 骨を作る働きを促進し、骨密度を高める
- 1日1回または週1回の注射を自己注射するタイプがある
✅ 抗スクレロスチン抗体製剤(新しい治療薬)
- 骨の形成を促進し、骨密度を向上させる
- 重症の骨粗鬆症の患者に使用される
③カルシウムやビタミンDを補う薬
薬物療法と併せて、骨の材料となるカルシウムやビタミンDの補充も重要です。
✅ カルシウム製剤
- 食事で十分に摂取できない場合に補助的に使用
- ビタミンDと一緒に摂ることで吸収率がアップ
✅ 活性型ビタミンD製剤
- 腸からのカルシウム吸収を促進し、骨を強くする
- 高齢者や腎機能が低下している方に特に有効
④薬物療法の注意点
✅それぞれの薬には保険診療上の適応が決められており、希望すればすべての薬が保険で使えるわけではない
✅それぞれの薬には特有の副作用があり、お薬の選択に際しては医師との十分な意思疎通が不可欠
✅それぞれの患者様に適した薬物は上記の理由で異なるため、お友達や講演で聞いた話は参考にとどめ、主治医の先生との対話が重要
✅薬だけに頼らず、食事・運動と組み合わせることが大切
⑤まとめ
骨粗鬆症の薬物療法には、「骨を壊すのを防ぐ薬」「骨を作るのを助ける薬」「栄養補給をサポートする薬」の3つのアプローチがあります。どの薬が適しているかは、年齢や骨密度、骨折リスクによって異なるため、医師と相談しながら適切な治療を続けましょう。